Makulaerkrankungen
Makulaerkrankungen können behandelt und gestoppt werden, und es besteht die Möglichkeit, verlorenes Sehvermögen wiederherzustellen.
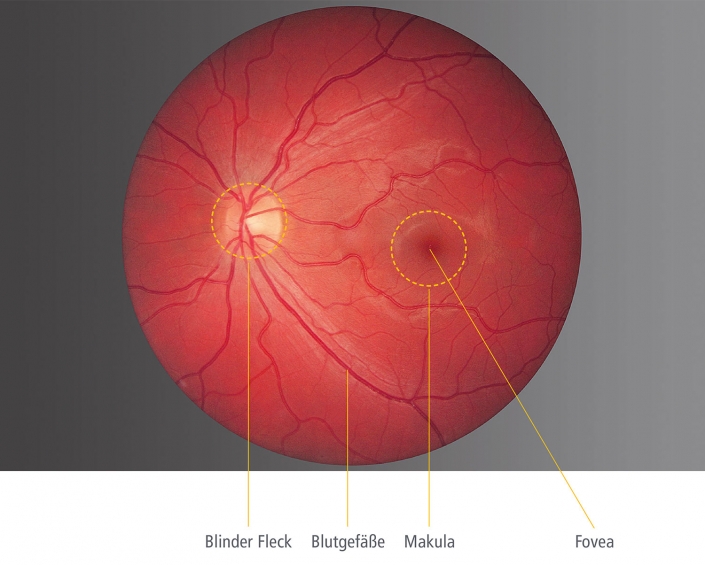
Was ist die Makula?
Die „Macula lutea“ (gelber Fleck) bezeichnet den Zentrum der Netzhaut. Hier liegt die Stelle des schärfsten Sehens. Durch die hohe Dichte spezialisierter lichtempfindlicher Zellen ermöglicht uns die Makula das Erkennen von Gesichtern, das Lesen und das Farbwahrnehmen. Erkrankungen der Makula führen daher meist zu einer erheblichen Verschlechterung des Sehvermögens.

Makuladegeneration
Die Makuladegeneration ist nach dem Grauen Star und dem Grünen Star die dritthäufigste Augenkrankheit. Mehr als 4 Millionen Menschen in Deutschland sind betroffen.
Betroffene bemerken Verzerrungen und verschwommenes Sehen im Zentrum ihres Gesichtsfeldes.
Betroffene bemerken Verzerrungen und verschwommenes Sehen im Zentrum ihres Gesichtsfeldes. Da die Erkrankung nur das Zentrum der Netzhaut betrifft, bleiben das periphere Sehen und die räumliche Orientierung auch bei schweren Verläufen in der Regel erhalten. Die Hauptursache der Makuladegeneration ist die Alterung des zentralen Sehvermögens. Rauchen und Bluthochdruck können dazu führen, dass die Makuladegeneration früher eintritt. Auch eine familiäre Belastung wird bei der Makuladegeneration beobachtet.
Der Augenarzt kann Anzeichen einer Makuladegeneration im Rahmen einer klinischen Untersuchung erkennen, bei der das Zentrum der Netzhaut mit einer speziellen Lupe untersucht wird.
Eine genauere Diagnose ist mit der optischen Kohärenztomographie (OCT) möglich. ```
Eine genauere Diagnose ist mit der optischen Kohärenztomographie (OCT) möglich, die mit Laserlicht das Zentrum der Netzhaut bis auf Zellebene sichtbar macht. Die Untersuchung ist nicht-invasiv und dient vor allem der Überwachung des Fortschreitens der AMD.
Abnorme Blutgefäße, die im Rahmen der AMD entstehen können, werden durch eine Farbstoffuntersuchung (Fluoreszenzangiographie) erkannt. Bei dieser Untersuchung wird ein spezieller Farbstoff in eine Vene am Arm gespritzt und die Gefäße am Augenhintergrund mit einer speziellen Kamera aufgezeichnet. Die Augenklinik Regensburg verwendet für eine bessere und schonendere Diagnostik statt einer konventionellen Funduskamera die Laser-Scanning-Angiographie. Diese Untersuchung benötigt weniger Farbstoff und ermöglicht eine hochauflösende und detailliertere Diagnostik.



Formen der Makuladegeneration
Zwei verschiedene Formen des Fortschreitens werden bei der Makuladegeneration unterschieden.
Trockene AMD
Fast 90% aller Betroffenen leiden an trockener AMD. Bei dieser Form der Makuladegeneration degeneriert die Zellschicht (Retina Pigmentepithel), die die lichtempfindlichen Zellen im Zentrum der Netzhaut nährt, langsam. Das Sehvermögen nimmt im Laufe der Zeit ab, und ein Verlust des zentralen Sehens kann eintreten.
Feuchte AMD
Obwohl nur 10% der Fälle als „feuchte“ AMD klassifiziert werden, ist sie für 90% des schweren Sehverlusts im Zusammenhang mit AMD verantwortlich. Die feuchte AMD entwickelt sich meist aus der trockenen AMD. Die Schädigung des Pigmentepithels der Netzhaut führt dazu, dass sich abnorme Blutgefäße von der Choroidea in die Netzhaut hineinwuchern. Diese fragilen Blutgefäße führen zu einer Schwellung der zentralen Netzhaut. Auch Blutungen mit Narbenbildung des zentralen Sehens können auftreten. Die feuchte Makuladegeneration schreitet in der Regel schneller voran als die trockene Form.
Während die feuchte Makuladegeneration nicht heilbar ist, kann ihr Fortschreiten verlangsamt oder gestoppt werden. Die Behandlung erfolgt mit speziellen Medikamenten (VEGF-Hemmern), die das Wachstum der abnormen Blutgefäße unterdrücken. Diese werden mit einer feinen Nadel unter sterilen Bedingungen in den Glaskörperraum im Auge injiziert.
Das Amsler-Gitter - Ihr erster Selbsttest für Netzhauterkrankungen
Der Amsler-Gitter-Test ist ein sehr hilfreiches Werkzeug zum Erkennen auffälliger Zeichen von Netzhauterkrankungen oder zur Überwachung des Fortschritts zwischen medizinischen Behandlungen.

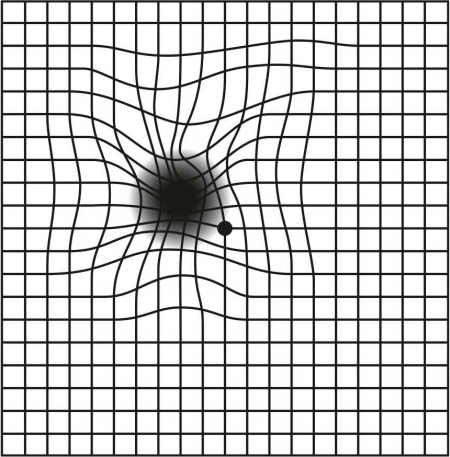

So führen Sie den Amsler-Gitter-Test korrekt durch:
Patienten mit Grauer Star beschreiben oft folgende Symptome:
- Wenn Sie eine Brille oder Kontaktlinsen tragen, tragen Sie diese bitte während des Tests.
- Testen Sie jedes Auge einzeln – bedecken Sie zum Beispiel ein Auge mit der Hand.
- Halten Sie das Amsler-Gitter in Leseabstand (ca. 30 cm). Fixieren Sie den schwarzen Punkt in der Mitte.
- Betrachten Sie nun, wie die Linien um den schwarzen Punkt herum erscheinen.
- Wiederholen Sie den Test mit dem anderen Auge.
- Erhöhte Blendungsempfindlichkeit beim Autofahren durch die Scheinwerfer entgegenkommender Fahrzeuge.
Wenn Sie verzerrte, gekrümmte oder verschwommene Linien sehen oder wenn die Linien unterbrochen erscheinen oder ganz fehlen, sollten Sie so schnell wie möglich Ihren Augenarzt aufsuchen. Bitte erwähnen Sie bei der Terminvereinbarung die Dringlichkeit!
Epiretinale Gliose oder Makulapucker
Epiretinale Gliose, auch als Makulapucker bezeichnet, wird durch Veränderungen im Glaskörper (der gallertartigen Substanz, die das Augeninnere ausfüllt) verursacht. Wenn sich die Glaskörpermembran vom Zentrum der Netzhaut ablöst, kann es zur Bildung einer faserigen Gewebeschicht (Gliose) auf dem zentralen Sehbereich kommen.
Diese Gliose ist eine dünne Membran, die sich über der Makula, dem zentralen Teil der Netzhaut, die für das scharfe, zentrale Sehen verantwortlich ist, bildet. Wenn sich diese Membran zusammenzieht und schrumpft, führt sie zu einer progressiven Faltenbildung in der Makula, was zu Verzerrungen (Metamorphopsie) und einer Abnahme der zentralen Sehschärfe führt.
Derzeit gibt es keine medikamentöse Behandlung für die epiretinale Gliose. Die Membran kann jedoch operativ (Vitrektomie) entfernt werden. Eine Verbesserung des Sehvermögens erfolgt in den folgenden Monaten schrittweise.
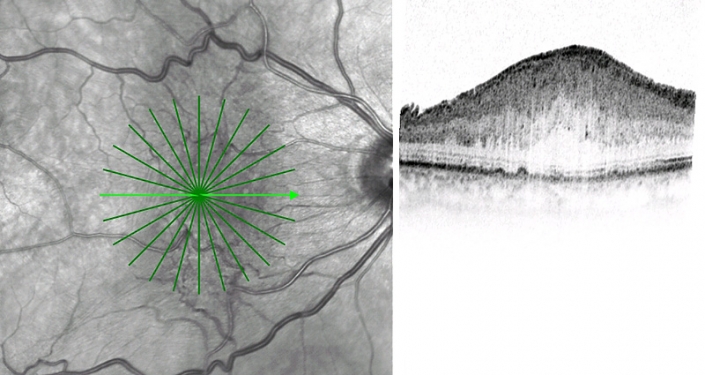
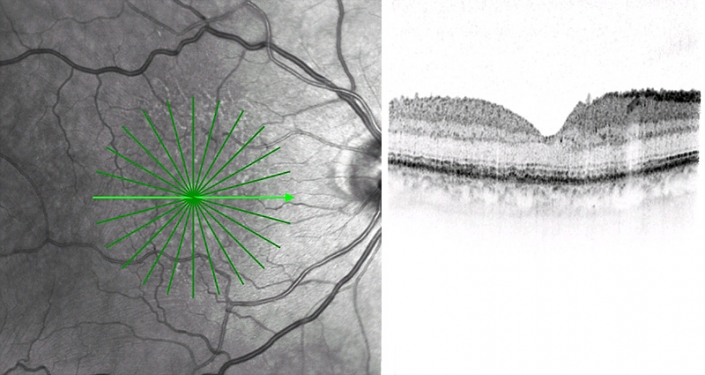
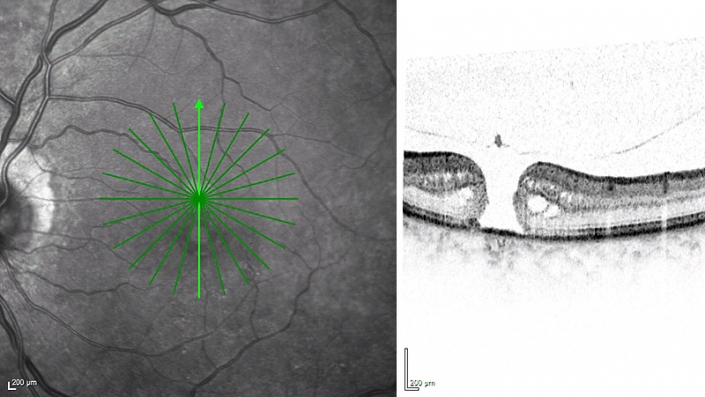
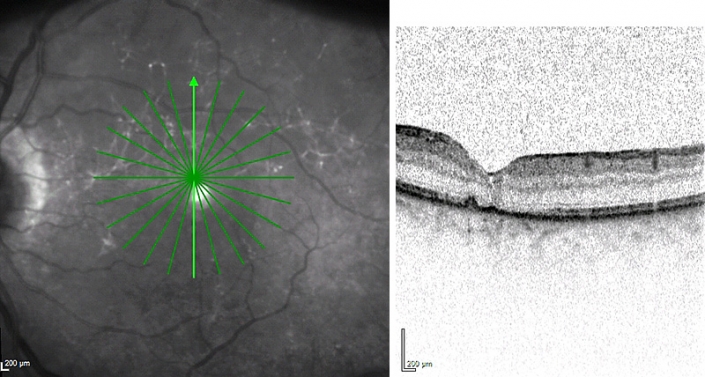
Makulalücke
Eine Makulalücke ist ein Defekt in der Netzhaut an der Stelle des schärfsten Sehens, der Makula: Nur im Sehmittelpunkt besitzt die Netzhaut eine Auflösung, die das Erkennen von Gesichtern und das Lesen ermöglicht.
Ursache einer Makulalücke
Die Ursache einer Makulalücke ist in den meisten Fällen eine Zugbelastung des Netzhautmittelpunkts, ausgelöst durch degenerative Veränderungen des Glaskörpers. Dieses durchsichtige Gel füllt den Augapfel aus und unterliegt einem altersbedingten Schrumpfungsprozess. Die meisten betroffenen Patienten sind über 60 Jahre alt. Frauen entwickeln diese Erkrankung häufiger als Männer. Bei bis zu 10 % der Patienten sind im Laufe des Lebens beide Augen betroffen.
Wie bei den meisten Makulaerkrankungen berichten Betroffene zunächst über Verzerrungen des Sehens, die sogenannte Metamorphopsie. Später bemerken die Patienten eine Abnahme der Sehschärfe oder einen blinden Fleck im zentralen Gesichtsfeld. Unbehandelt wird die Lücke in den meisten Fällen größer und führt zu weiterem Sehverlust.
Größere Makulalücken
Größere Makulalücken können oft von einem Augenarzt bei einer klinischen Untersuchung mit einer Lupe erkannt werden. Eine genauere Untersuchung mit einer präzisen Darstellung des Defekts ist mit der optischen Kohärenztomographie (OCT) möglich.
Die Behandlung einer Makulalücke erfolgt operativ. Bei einer Vitrektomie wird das Glaskörpergel durch drei winzige Einschnitte von etwa 0,5 mm Durchmesser (23G oder 25G) entfernt. Während der Operation wird die Zugbelastung auf den Netzhautmittelpunkt gelöst. Diese Einschnitte verschließen sich in der Regel nach der Operation von selbst und benötigen keine Nähte. Anschließend wird eine Gasblase eingesetzt, um die Netzhaut wieder an ihren Platz zu drücken.
Eine Makulalücke schließt sich meist innerhalb weniger Wochen. Eine Verbesserung des Sehvermögens erfolgt in den folgenden Monaten langsam.
Bei sehr kleinen Lücken ist es manchmal möglich, die Glaskörperzugspannung mit einem speziellen Medikament, das in den Glaskörperraum injiziert wird, zu lösen, wodurch sich die Lücke schließt.
Selbst wenn eine Makulalücke schon lange besteht und das Sehvermögen bereits deutlich eingeschränkt ist, kann eine Operation noch zu einer Verbesserung des Sehvermögens führen.
